Groep 4; PH door chronische bloedproppen (CTEPH – chronische trombo-embolische pulmonale hypertensie)
Deze vorm van PH ontstaat door een longembolie. Dat is een bloedprop die de longslagader verstopt. Meestal lossen deze bloedproppen op door het gebruik van antistollingsmiddelen en ruimt het lichaam de stolsels verder op. Het komt soms voor dat één of meerdere bloedstolsels niet goed oplossen. Daardoor blijven de verstoppingen aanwezig en ontstaat een hoge druk in de longslagader met dezelfde consequenties als bij pulmonale arteriële hypertensie.
Bij deze vorm van PH is het soms mogelijk de bloedproppen/bloedstolsels operatief te verwijderen uit de longslagaders. Deze operatie heet pulmonale endarteriëctomie (PEA) en werd ook wel pulmonale trombo-endarteriëctomie (PTE) genoemd. Een andere mogelijke behandeling is een dotterbehandeling, waarbij de longslagaders worden geopend door middel van een ballon, beter bekend als Ballon Pulmonale Angioplastiek (BPA). Tenslotte kan ook specifieke PH medicatie opgestart worden. De behandeling van CTEPH vindt plaats in een PH expertsiecentrum.
Interview met Dr. Jurjan Aman
Pulmonale hypertensie door chronische longembolieën
Chronische trombo-embolische pulmonale hypertensie (CTEPH) is een van de vijf soorten pulmonale hypertensie. Naast medicatie kan de behandeling bestaan uit een operatie, de zogenoemde pulmonalis endarteriectomie (PEA). Kan een operatie niet, dan is soms een dotterprocedure mogelijk, de Ballon Pulmonalis Angioplastiek (BPA). Dr. Jurjan Aman, longarts in het Amsterdam UMC, vertelt over de PEA.
CTEPH is op te knippen in twee stukken, begint Jurjan Aman. ‘Het eerste stukje zijn de chronische longembolieën, het tweede is pulmonale hypertensie. Samengevoegd betekent het dat chronische longembolieën leiden tot hoge druk in de longbloedvaatjes.’

Hoe ontstaat CTEPH?
‘Dat weten we eigenlijk niet zo goed. Veel patiënten met CTEPH hebben een keer een acute longembolie gehad. We denken nu dat zo’n acute longembolie soms niet goed door het lichaam wordt opgeruimd en chronisch wordt. Bij zo’n chronische longembolie zit littekenweefsel dat dan bijna één is geworden met de wand van het bloedvat. Dat zorgt ervoor dat de bloedvaatjes veel minder toegankelijk zijn en daardoor ontstaat de hoge druk.’
Wat wordt gedaan om te voorkomen dat een longembolie chronisch wordt?
‘Bij een acute longembolie krijg je bloedverdunners en een controle na drie tot zes maanden. Zijn er dan nog klachten, dan checken we bijvoorbeeld met een echo of de rechterhartkamer nog steeds wordt belast. Zijn er geen klachten meer, dan is er geen reden om verder te kijken. Want misschien zou je op een scan nog wel iets zien, voor de kwaliteit van leven maakt dat dan geen verschil. Zo’n 2 tot 3% van de mensen die een acute longembolie hebben gehad, krijgen later last van CTEPH.’
Wat zijn andere oorzaken van CTEPH?
‘Een kwart tot de helft van de mensen met CTEPH heeft nooit een acute longembolie of trombosebeen gehad. Naar wat dan wel de oorzaak is, wordt nog onderzoek gedaan. Zo kijken we bijvoorbeeld of ontstekingsziekten er niet toe kunnen leiden dat de longbloedvaatjes zelf makkelijk stolsels aanmaken.’
Hoe wordt de diagnose CTEPH gesteld?
‘Dan kijk je weer naar die twee stukken die ik noemde. De chronische longembolieën stellen we vast door beeldvorming. We maken scans en als het nodig is ook een angiografie (een röntgenfoto waarbij de bloedvaten worden afgebeeld met contrastvloeistof). Pulmonale hypertensie stellen we vast door een rechterhartkatheterisatie. Als dat allemaal is gedaan, volgt áltijd een multidisciplinair overleg (MDO) met radiologen, longartsen, chirurgen en soms ook cardiologen, om te beoordelen of de beelden passen bij CTEPH. En om sámen te bepalen wat de beste behandeling is.’
Behandelingen voor CTEPH
Interview met Dr. Jurjan Aman over PEA
De voorkeursbehandeling is een operatie, de pulmonalis endarteriectomie (PEA). Wat zijn de criteria?
‘Wanneer je de longbloedvaatjes ziet als een soort boom, dan zijn er grote en kleine takken. De longembolieën moeten op een redelijk centrale plek zitten – in de grote takken – die goed bereikbaar is tijdens een operatie. Daarnaast kijken we of iemand zo’n grote operatie wel aankan. Soms zijn er veel andere grote gezondheidsproblemen, waardoor de risico’s van een operatie te groot worden.’
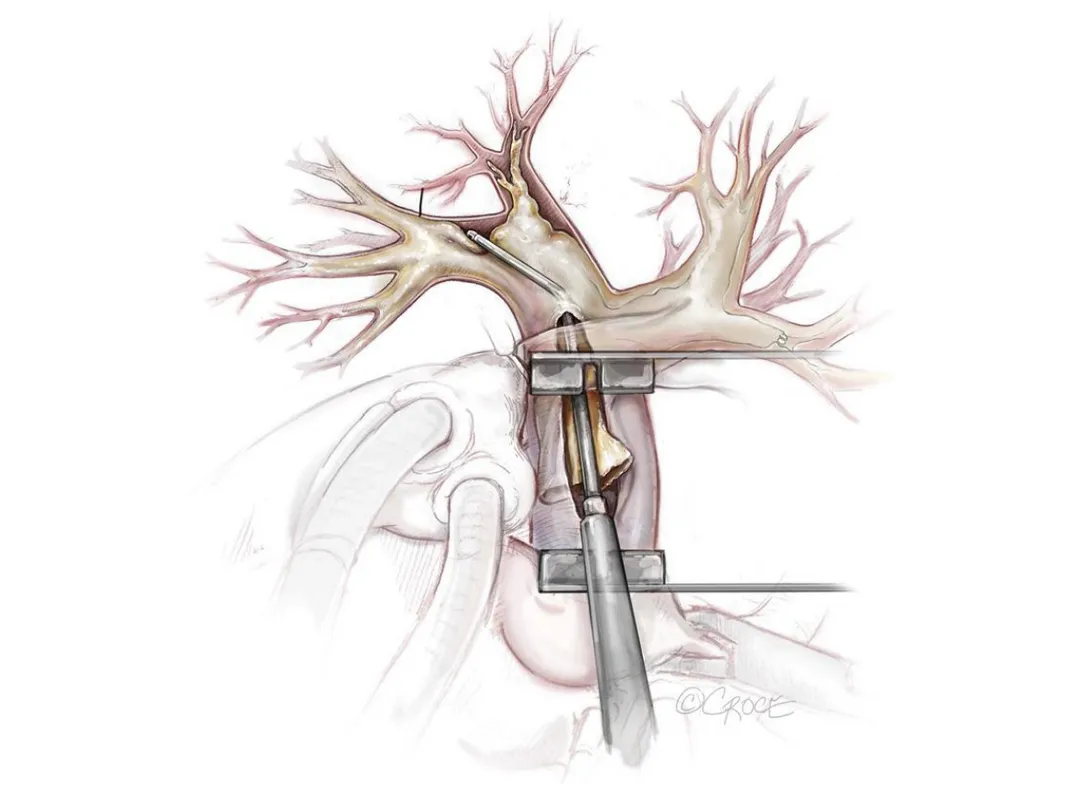 Hoe ziet de operatie eruit?
Hoe ziet de operatie eruit?
‘De PEA is te vergelijken met een openhartoperatie. Je hart wordt stilgelegd en de hart-longmachine neemt de bloedcirculatie over. Tijdens de operatie wordt de binnenbekleding van de longslagaders – inclusief de stolsels – verwijderd. We proberen daarbij zoveel mogelijk stolsels te verwijderen. Ongeveer driekwart van de patiënten heeft na de operatie geen CTEPH meer en is daarmee genezen.’
Waarom krijgen patiënten na de operatie nog zes weken extra zuurstof?
‘Na de operatie moet de binnenlaag van het bloedvat weer helen. In het begin kan er lage zuurstofspanning ontstaan doordat vocht uit de bloedvatwand combineert met zuurstof. Daardoor kan het bloedvat weer dichtgaan. We geven dus tijdelijk extra zuurstof om de longbloedvaten zo goed mogelijk open te houden en het vaatbed goed te laten helen.’
Wat zijn de risico’s van een operatie?
‘De PEA is echt een grote operatie waarbij het borstbeen wordt geopend en het hart wordt stilgelegd. Na de operatie blijft iemand nog één à twee weken in het ziekenhuis en dan volgt nog een revalidatie van drie maanden. Al met al staat er voor het hele traject zo’n vier tot zes maanden. Op zich zijn de risico’s niet zo heel groot. Er kan wel een infectie optreden of een nabloeding. Ook een klaplong is een mogelijke complicatie. En er is een kans op overlijden, maar dat gebeurt gelukkig bijna nooit.’
Wanneer merkt een patiënt resultaat?
‘Het verschilt per patiënt, omdat het er vanaf hangt hoeveel stolsels er zijn weggehaald en hoever de drukken in de longbloedvaten zijn gedaald. Sommige patiënten merken in het ziekenhuis al verbetering. Over het algemeen zien we na drie tot zes maanden een goed
resultaat.’
Wat als niet alle stolsels weggehaald kunnen worden?
‘Bij patiënten waarbij niet alle stolsels zijn verwijderd, houden we goed in de gaten of de drukken niet weer oplopen. Wanneer en hoe we dan weer ingrijpen verschilt per patiënt. Soms doen we na een operatie ook nog een dotterbehandeling, om ook de kleinere bloedvaatjes te behandelen. Het is een van de ontwikkelingen binnen CTEPH. Lang werd gedacht dat het vaatbed na een operatie te kwetsbaar was om met een ballonnetje in te gaan.’
Zegt iedereen ‘ja’, die in aanmerking komt voor een PEA?
‘Iedereen maakt een eigen afweging. Soms zien mensen erg op tegen het traject of vinden ze het een heel eng idee en vinden ze de voordelen niet opwegen tegen de nadelen. Dat respecteren wij dan uiteraard.’
Interview met Prof. dr. Marco Post – Dotterbehandeling (BPA) bij CTEPH
Welke CTEPH-patiënten komen in aanmerking voor een BPA?
‘De beste behandeling van CTEPH is de operatie, de PEA, maar dat is niet altijd mogelijk. Als de longembolieën te diep in de longbloedvaten zitten, kan de chirurg er niet bij. En als iemand andere grote gezondheidsproblemen heeft waardoor de risico’s van de operatie te groot worden, kan het ook niet. Dan kunnen we een BPA adviseren. Soms zien we daar bewust van af. Als we inschatten dat de patiënt er niet veel voordeel van zal ervaren of als de nierfunctie al ernstig beperkt is en er een risico bestaat dat die patiënt na de BPA procedures dialyseafhankelijk wordt.’
Hoe ziet de behandeling eruit?
‘Een BPA is een dotterbehandeling van de longslagader en start op dezelfde manier als een hartkatheterisatie die een patiënt krijgt om de diagnose te stellen. Via de lies (meestal) of hals wordt een katheter – door de rechterkant van het hart – in de longslagader gebracht. De patiënt krijgt contrastvloeistof toegediend, zodat de behandelaar (interventiecardioloog of -radioloog) op röntgenbeelden kan zien waar de katheter naar toe moet. De katheter met het ballonnetje wordt naar de afwijking begeleid en daar opgeblazen. Zo gaat het longbloedvat weer verder open en kan er weer meer bloed doorstromen.’
Waarom zijn er meestal vier tot zes BPA-procedures nodig?
‘Er zijn een aantal factoren die maken dat we niet beide longen in één keer behandelen. Zo gebruiken we contrastvloeistof en als je daar teveel van gebruikt, belast je de nieren teveel. Hetzelfde geldt voor de röntgenstraling die je gebruikt. Maar het belangrijkste is om niet teveel bloedvaten tegelijk open te maken. Er bestaat dan een kans dat er plotseling veel bloed door het zieke bloedvat stroomt en er op die manier uiteindelijk vocht in de longblaasjes terecht komt.’

Welke ontwikkelingen zijn er rond de BPA?
‘Wij doen de BPA sinds bijna zeven jaar en raken steeds meer ervaren. Na de eerste procedures verbleven de patiënten bij ons eerst nog op de hartbewaking. Dat hoeft nu niet meer. Ze blijven alleen een nacht op de gewone long- of hartafdeling en we denken er zelfs al over om het in dagbehandeling te doen. De procedure wordt namelijk steeds veiliger en we kunnen de risico’s ook steeds beter van tevoren inschatten.’
Wat zijn de risico’s van de procedure?
‘De katheter gaat via de lies naar binnen, waardoor daar een blauwe plek of bloeding kan ontstaan. Het risico hierop is ook iets verhoogd, omdat iedereen met CTEPH bloedverdunners gebruikt. Doordat de katheter ook door het hart gaat, kunnen er soms hartritmestoornissen optreden. Het kan ook zijn dat een longbloedvat beschadigt door het opblazen van het ballonnetje, er kan dan een klein scheurtje ontstaan waardoor je bloed gaat ophoesten. Ook kan er soms vocht in de longblaasjes terecht komen na het openen van de bloedvaten. Het zijn complicaties die we vrijwel altijd goed kunnen behandelen. Gebeuren er meerdere complicaties tegelijk, dan is er een risico op een IC-opname of zelfs op overlijden. Gelukkig is dat laatste bij ons nog niet voorgekomen.’
Wie voert de BPA uit?
‘De procedure wordt gedaan door de interventiecardioloog of door de interventieradioloog en als het ingewikkeld is, doen ze het samen. Wanneer we ook tegelijk een meting willen doen van de drukken in het hart, dan voert de interventiecardioloog de procedure uit. Anders zou een patiënt apart nóg een katheterisatie moeten ondergaan.’
Is de BPA belastend voor de patiënt?
‘Tijdens de procedure – die ongeveer anderhalf uur duurt – ben je bij bewustzijn en van de meeste patiënten hoor ik dat ze het redelijk goed verdragen. Je bloedvaten zijn gevoelloos, dus daar merk je niets van. Na afloop moet je rustig aan doen, als je via de lies bent aangeprikt. Het is wel zo dat je tijdens de procedure op de rug ligt op een oncomfortabel bed. Het is gewoon een beetje hard vanwege de röntgenopname die we tijdens de procedure maken.’
Wat kun je zeggen over de resultaten?
‘De resultaten zijn erg goed en de meeste patiënten merken na de tweede procedure al effect. In het algemeen kunnen ze zich beter inspannen, vermindert de druk in de longslagader, verbetert de knijpkracht van de rechterhartkamer en stijgt de kwaliteit van leven. Tot nu toe – en ik zeg daar wel bij dat we de BPA nog niet zo heel lang doen – zijn de resultaten heel gunstig en blijvend, onder de voorwaarde dat iemand wel levenslang bloedverdunners slikt. We zien wel vaak dat de druk in de longslagader niet helemaal normaal wordt, omdat je met de dotterprocedure niet in de allerkleinste bloedvaatjes kunt komen.’
