Groep 1; pulmonale arteriële hypertensie (PAH)
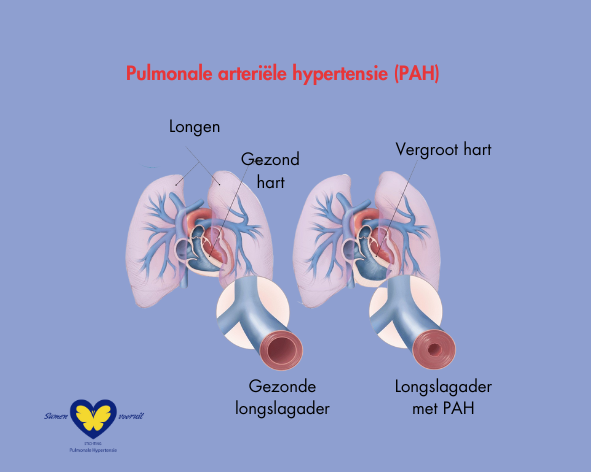
Pulmonale arteriële hypertensie betekent een hoge bloeddruk in de longslagader. Dit is het bloedvat dat zuurstofarm bloed van het hart naar de longen brengt. De verhoogde druk ontstaat door dat de wanden van de longslagader en de kleinere vertakkingen van de longslagader dikker worden, waardoor deze van binnen nauwer worden en minder goed doorgankelijk.
Het rechtergedeelte van het hart moet daardoor veel harder gaan pompen om het bloed nog door deze vernauwde longslagader heen te krijgen. Er kan minder bloed door de longslagader naar de longen worden gepompt. Daardoor wordt minder zuurstof opgenomen in het bloed vanuit de longblaasjes. Het gevolg is dat er minder zuurstof beschikbaar is voor alle organen. Dit veroorzaakt klachten.
De wand van de rechterhartkamer zal meer spierweefsel gaan ontwikkelen, om het pompen nog vol te kunnen houden. Dit gaat ten koste van de werking van de linkerkant van het hart. Uiteindelijk kan het rechterhart niet meer oppompen tegen de hoge druk en kan hartfalen ontstaan.
Mensen met PAH worden behandeld in een PH expertisecentrum. Je kunt hier meer lezen over specifieke PH-medicatie.
Pulmonale arteriële hypertensie (PAH) kan door verschillende oorzaken ontstaan:
Wanneer er geen duidelijke oorzaken zijn, wordt de PAH idiopathisch genoemd. Als iPAH wordt vastgesteld, moeten eerst alle bekende oorzaken van pulmonale arteriële hypertensie zijn uitgesloten. Als de diagnose iPAH wordt gesteld wordt er genetisch onderzoek aangeboden. Soms kan de PAH zijn ontstaan door een genfout (genmutatie).
Pulmonale arteriële hypertensie (PAH) kan ook ontstaan als complicatie bij
de zeldzame reumatologische aandoeningen systemische sclerose (ook wel:
sclerodermie) en systemische lupus erythematodes (SLE).
Interview met Dr. Madelon Vonk
‘PAH is een complicatie bij systeemziektes’

Pulmonale arteriële hypertensie (PAH) kan ook ontstaan als complicatie bij de zeldzame reumatologische aandoeningen systemische sclerose (ook wel: sclerodermie) en systemische lupus erythematodes (SLE). In het Radboudumc in Nijmegen is een speciaal spreekuur voor patiënten die het treft, vertelt reumatoloog dr. Madelon Vonk.
Madelon Vonk en haar collega Hanneke Knaapen zijn twee van de weinige reumatologen die zo’n spreekuur hebben voor deze groep PAH-patiënten. En dat terwijl reumatologen júist zoveel te bieden hebben, zegt Madelon. ‘Deze patiënten hebben veel meer dan PAH. Het is bij hen ook geen aparte ziekte.
Het is een complicatie van de systeemziekte, zoals systemische sclerose of SLE. En er is aangetoond dat het beter behandelen van de SLE, de PAH kan verminderen.’ Bovendien hebben patiënten met systemische sclerose en PAH vaak ook veel andere klachten, zoals maagdarmklachten of het fenomeen van Raynaud, zegt ze. ‘Die klachten beïnvloeden hun kwaliteit van leven, dus die wil je behandelen.’ Dat brengt met zich mee dat de behandeling van SLE of systemische sclerose heel individueel is. Met veel verschillende medicijnen. ‘Dat is anders dan bij PAH, waar vaak minder naar individuele aspecten van de patiënt wordt gekeken.’ Vonk is daarom groot pleitbezorger van behandeling in teamverband. ‘Samenwerking tussen longarts, cardioloog en reumatoloog is écht nodig. Zou je alleen de PAH behandelen en niet de SLE of systemische sclerose, dan zouden veel klachten blijven liggen die de kwaliteit van leven beïnvloeden.’

Systemische sclerose is een zeldzame ziekte en een heel heterogene ziekte, zegt Vonk. Dat betekent dat de één heel milde klachten heeft en die ook blijft houden. Terwijl een ander snel ernstig ziek wordt en binnen drie maanden na de eerste verschijnselen is overleden. En het kan alles daartussen zijn. Het is, zegt ze, ‘de kanker onder de reumatologie’.
Net als bij PAH is het lastig om de diagnose te stellen. ‘Er is geen lijstje klachten dat je kunt afvinken. Je moet er als dokter aan denken en het echt als een patroon herkennen bij iemand, en dan kun je diagnostisch onderzoek doen.’ Daarom gebeurt het ook dat de diagnose systemische sclerose of SLE soms pas wordt gesteld als iemand al PAH heeft ontwikkeld. Toch zijn er wel een aantal klachten die Vonk bij veel patiënten ziet. Zo hebben vrijwel alle mensen met systemische sclerose last van het fenomeen van Raynaud. Bij kou of bij heftige emoties krijgen mensen dan witte, blauwe en vervolgens rode vingers of tenen (doordat de bloedvaten plotseling samentrekken, als gevolg van een afwijkende vaatfunctie). Veel patiënten hebben ook huidafwijkingen.
Zo kan de huid in het gezicht verstrakken, of ze krijgen dunnere lippen of wat meer rimpelingen rond de mond. Maar dat kan allemaal heel subtiel zijn, zegt Vonk. ‘Je kunt dan ook denken dat het komt omdat je wat ouder wordt.’ Wat ook nogal eens voorkomt zijn rode uitgezette bloedvaatjes (teleangiëctasien). Vaak op het gezicht, maar ook op handen en de rest van het lichaam.
Daarnaast gebeurt er ook van alles ín het lichaam, waar vaatafwijkingen en ontstekingen zorgen voor verlittekening. En dat kan dan alle inwendige organen treffen. Maar beducht zijn verlittekening van de longen of het hart. Systemische sclerose treedt met name op bij mensen tussen de dertig en de zestig. Daarmee is het een andere patiëntengroep dan de mensen met SLE, waarbij ook bepaalde ontstekingen of typische huidafwijkingen optreden. SLE treft voornamelijk jongeren, meestal vrouwen jonger dan dertig. Voor SLE zijn overigens wel bepaalde criteria om een diagnose te stellen, zegt Vonk. ‘Maar ook hier geldt eigenlijk dat het vooral een kwestie is van patronen herkennen.’
Screening
Van de mensen met SLE ontwikkelt zo’n 3 à 4% PAH. Voor patiënten met systemische sclerose ligt dat op 10%. Die verschillende percentages maken dat het bij SLE niet efficiënt is om iedereen jaarlijks te screenen op PAH, zegt Vonk. ‘Dat doen we pas als er klachten zijn.’ Patiënten met systemische sclerose worden wel jaarlijks gescreend, om de diagnose te kunnen stellen voor ze typische klachten krijgen. Want hoe vroeger je kunt beginnen met behandelen, hoe groter het effect, zegt ze. Al moet ze ook eerlijk zijn: ‘De diagnose systemische sclerose en PAH is de slechtste die je kunt krijgen.’ Vonk begint de behandeling dan ook altijd met het duidelijk krijgen van de behandeldoelen. ‘Ik vind het heel belangrijk om te bespreken wat iemands doelen zijn. Kwaliteit van leven, daar gaat het om. Wat is belangrijk in jouw leven, wat wil je nog doen? Daar passen we dan de behandeling op aan.’ Veel praten is in Vonks werk sowieso heel belangrijk, zegt ze. ‘Praten, horen wat iemands verwachtingen zijn en mensen begeleiden.’
Tekst: Anita Harte – Fullquote
Bij een deel van de patiënten met pulmonale arteriële hypertensie (PAH) is de
ziekte ontstaan als gevolg van een aangeboren hartafwijking.
De meeste aangeboren hartafwijkingen geven geen risico op het ontstaan van pulmonale hypertensie. De afwijkingen die wél een verhoogd risico geven, zijn die waarbij de bloedstroom door de longen om de een of andere reden is verhoogd. Vaak is dan sprake van ‘een gaatje in het hart’. Zo’n gaatje heet een shunt, het is een verbinding die er eigenlijk niet hoort te zijn. De meest voorkomende zijn afwijkingen zoals het atriumseptum defect (ASD), het ventrikelseptum defect (VSD) en de open ductus.
Interview met Dr. Arie van Dijk
PAH door een aangeboren hartafwijking

Bij een deel van de patiënten met pulmonale arteriële hypertensie (PAH) is de ziekte ontstaan als gevolg van een aangeboren hartafwijking. Vaak is er dan sprake van een ‘gaatje in het hart’, zegt dr. Arie van Dijk die als cardioloog in het Radboud UMC Nijmegen deze groep patiënten behandelt. Gelukkig is deze vorm van PAH tegenwoordig wel steeds vaker te voorkomen.
Er zijn “wel 1600 verschillende” aangeboren hartafwijkingen, zegt Arie van Dijk. Niet dat hij ze precies geteld heeft, maar het zijn er in ieder geval “heel veel”. In Nederland worden jaarlijks 8 op de 1000 kinderen geboren met een hartafwijking – zo’n 1200 per jaar. Het goede nieuws is dat meer dan 90% van hen volwassen wordt en dan ook lang blijft leven, waardoor er meer volwassenen met een aangeboren hartafwijking zijn dan vroeger. Dat heeft alles te maken met de sterke verbeteringen in de zorg voor kinderen met een aangeboren hartafwijking. Maar ook met de 20-weken-echo die zwangere vrouwen tegenwoordig standaard krijgen. “De meeste afwijkingen worden zo al voor de geboorte ontdekt. En als te zien is dat er sprake is van een complexe afwijking, dan wordt zo’n kindje vaak geboren in een ziekenhuis waar ze direct kunnen opereren.”
Gaatje in het hart
De meeste aangeboren hartafwijkingen geven geen risico op het ontstaan van pulmonale hypertensie. De afwijkingen die wél een verhoogd risico geven, zijn die waarbij de bloedstroom door de longen om de een of andere reden is verhoogd. Vaak is dan sprake van ‘een gaatje in het hart’. Zo’n gaatje heet een shunt, het is een verbinding die er eigenlijk niet hoort te zijn. De meest voorkomende zijn afwijkingen zoals het atriumseptum defect (ASD), het ventrikelseptum defect (VSD) en de open ductus, zegt Arie van Dijk.
Voor hij uitlegt wat deze afwijkingen betekenen, is het goed om te weten hoe de bloedsomloop werkt. Heel simpel gezegd is het dit: De rechterkant van het hart pompt zuurstofarm bloed (via de longslagader) naar de longen. Vandaaruit stroomt zuurstofrijk bloed naar de linkerkant van het hart, dat het vervolgens (via de aorta)door het lichaam pompt.

Terug naar de afwijkingen. Arie van Dijk: “Een VSD is een gaatje in het tussenschot tussen de beide hartkamers en een ASD is een gaatje tussen de beide hartboezems . In beide gevallen betekent dit dat er bloed stroomt van de linker (zuurstofrijke) kant van het hart naar de rechter (zuurstofarme) kant van het hart. Er stroomt dus extra bloed door de longen. Dat zorgt ervoor dat het hart harder moet werken om dit rond te pompen en dat er beschadigingen aan de bloedvaten van de longen optreden. En daardoor ontstaat uiteindelijk PAH.” De ductus is een bloedvat dat voor de geboorte aanwezig is tussen de longslagader en de lichaamsslagader (aorta), gaat hij verder. “Daarmee omzeil je dan eigenlijk de longen, die voor de geboorte nog niet werken. Normaal gesproken sluit de ductus vlak na de geboorte. Blijft deze open, dan stroomt er zuurstofrijk bloed vanuit de aorta in de longslagader en vervolgens nóg een keer door de longen. Dit hoeft niet meteen een probleem te geven, maar dit zorgt ook voor beschadigingen in de longvaten en een hogere belasting van het hart.”

PAH voorkomen
Als een groot ASD of VSD vroeg – voor of vlak na de geboorte – worden ontdekt, dan kan het gaatje na de geboorte worden gedicht en wordt daarmee PAH voorkomen. Toch ‘glippen’ er nog steeds afwijkingen doorheen, zegt Arie van Dijk. “Voor de geboorte zie je bij ons allemaal een soort ASD, net als dus die open ductus. En je kunt natuurlijk niet voorspellen of die verbindingen na de geboorte sluiten zoals dat hoort.” Maar gelukkig wordt ook dat dan tegenwoordig in de meeste gevallen vroeg ontdekt. “Als de arts op het consultatiebureau nu een ruisje hoort, wordt zo’n kind eigenlijk altijd doorgestuurd naar de kinderarts of kindercardioloog die standaard een echo zal maken.” Overigens moet dit nog steeds op tijd gebeuren, om te voorkomen dat zich al PAH heeft ontwikkeld en het dichtmaken van het gaatje niet meer mogelijk is.
Anders dan vroeger blijven patiënten met een aangeboren hartafwijking nu altijd onder controle. “Vroeger was je na een operatie vaak klaar, nu wordt iedereen met een bepaalde regelmaat gecontroleerd.”
Eisenmengersyndroom
De grootste groep patiënten met PAH als gevolg van aangeboren hartafwijkingen is dus al wat ouder, zegt Arie van Dijk. “Dat geldt met name voor de patiënten met het Eisenmengersyndroom. Bij hen is de aangeboren hartafwijking vroeger gemist of heeft men besloten niet te opereren (bijvoorbeeld bij sommige patiënten met het syndroom van Down). De weerstand voor het bloed om door de longslagader te stromen is dan zo groot geworden dat de shunt (verbinding) is omgekeerd. Dat betekent dus dat het bloed juist van de rechterkant van het hart naar de linkerkant stroomt – van de zuurstofarme naar de zuurstofrijke kant –waardoor zuurstofarm bloed in het lichaam terecht komt. Deze groep patiënten heeft dus een hele lagesaturatiewaarde.” Er is ook een groep met een ‘klein gaatje’ (ASD, VSD of open ductus) waarvan de verwachting was dat het zó klein is dat er geen beschadigingen in de longbloedvaten zou ontstaan. “We weten niet waarom, maar zij zijn blijkbaar tóch gevoelig voor het ontwikkelen van PAH.” En er is een groep die wel geopereerd is aan de aangeboren hartafwijking, maar waarbij de longbloedvatbeschadiging tóch is doorgaan, de vaten steeds nauwer zijn geworden en PAH is ontstaan.
Afblaasventiel
Voor de klachten maakt het niet veel verschil of de PAH door een aangeboren hartafwijking is ontstaan of als gevolg van erfelijkheid of juist idiopathisch (oorzaak onbekend), denkt Arie van Dijk. “Patiënten met een open verbinding in het hart hebben wel een betere prognose. Dat komt omdat de rechterhartkamer een afblaasventiel heeft. Bij patiënten met andere vormen van PAH moet het hart het bloed gewoon naar de longen pompen. Het kan nergens anders heen. En uiteindelijk is dan bij iPAH ook het grootste probleem dat de rechterkamer het bloed niet meer door de longen krijgt en dus ook te weinig in je lichaam. Wanneer je zo’n afblaasventiel hebt, kan het bloed daar ook door. De bloedsomloop blijft dan gehandhaafd en er gaat genoeg bloed je lichaam in. Maar, zoals ik al zei, gaat zo’n gat in het hart wél ten koste van je zuurstofsaturatie – er gaat immers zuurstofarm bloed het lichaam in.”
Door dat afblaasventiel krijgen deze patiënten – “de Eisenmengers” – dus bijna nooit rechterhartfalen, terwijl dat bij PAH vaak de overlijdensoorzaak is. “De lage saturatie heeft natuurlijk wel andere gevolgen voor de gezondheid. Patiënten gaan meer blauw zien en het is slecht voor het hele lijf en het functioneren van organen.
Ook krijgen ze bijvoorbeeld teveel rode bloedcellen waardoor het bloed stroperig wordt en er een grotere kans is op een herseninfarct.” Toch is de prognose van een patiënt met Eisenmenger gemiddeld genomen beter, zegt Arie van Dijk. “Ze hebben het vaak al vanaf hun tweede en worden nu ook gewoon vijftig of nog ouder.”
Awareness
Ondanks de betere screening aan het begin van het leven, zijn er nog altijd mensen die op latere leeftijd de diagnose PH krijgen. Awareness blijft daarom belangrijk. Arie van Dijk ziet dat die in de afgelopen tien jaar wel is toegenomen onder collega-artsen. “Ik merk nog steeds wel dat ze niet helemaal goed weten wat het is, maar ze weten de weg en weten naar wie ze patiënten moeten doorsturen.” Er ontbreekt nog wel iets anders, zegt hij, en dat is de kennis van de gemiddelde Nederlander. “Ik hoor nog té vaak mensen zeggen dat ze al jaren last hebben van kortademigheid. Maar ja, zeggen ze dan, ze zijn een beetje te zwaar geworden en hebben daarom niet zo’n goede conditie. Of ze verzinnen andere smoezen voor zichzelf. En dan kunnen ze niet eens één trap op! Maar dat is natuurlijk hartstikke abnormaal als je dertig bent en dát zouden mensen moeten weten. Zodat ze ook zelf op tijd aan de bel trekken.” Zegt het voort, zegt het voort!
Tekst: Anita Harte – Fullquote
Als er idiopathische PAH (PAH waarvan de oorzaak niet bekend is) vastgesteld is, kan de PAH veroorzaakt zijn door een ‘afwijking in het DNA’. Dit betekent dat er een foutje zit op een van de genen, een zogenoemde genmutatie. De meest voorkomende die PAH tot gevolg kan hebben is een mutatie in het BMPR2-gen. Het is ook de genmutatie waarover het meest bekend is. Alleen van deze weten we dat er een risico is van ongeveer 30% op het ontwikkelen van PAH. Waarbij er wel een groot verschil is tussen mannen (14%) en vrouwen (42%). Het tweede meest aangedane gen is het TBX4-gen. Maar die mutatie komt echt al veel minder voor dan de BMPR2-mutatie.
Interview met prof. dr. Harm Jan Bogaard.
Erfelijke of familiaire PAH

Of erfelijke PAH vaker voorkomt dan de andere vormenvan PAH, kan Bogaard niet precies zeggen. Het gaat om ongeveer een derde van alle PAH patiënten waarbij andere oorzaken van PAH zijn uitgesloten, zegt hij. Het is wel een bijzondere vorm, met meer consequenties dan de andere vormen van PAH. Bij alle patiënten bij wie PAH wordt vastgesteld, wordt onderzocht wat de oorzaak is. Zijn alle andere mogelijke oorzaken uitgesloten, dan volgt genetisch onderzoek om vast te stellen of er sprake is van een afwijking in het DNA, het erfelijk materiaal. Wordt die niet gevonden, dan is de diagnose idiopathische PAH (dat betekent dat de oorzaak van de PAH onbekend is).
Genmutaties
Een ‘afwijking in het DNA’ betekent dat er een foutje zit op een van de genen, een zogenoemde genmutatie. ‘We kennen ondertussen verschillende genen die met zo’n mutatie een risico geven op PAH en we vinden ook nog steeds nieuwe’, zegt Bogaard. De meest voorkomende is een mutatie in het BMPR2-gen. Het is ook de genmutatie waarover het meest bekend is. ‘Alleen van deze weten we dat er een risico is van ongeveer 30% op het ontwikkelen van PAH. Waarbij er wel een groot verschil is tussen mannen (14%) en vrouwen (42%).’ Waar dat verschil in zit, is nog speculeren, zegt hij. ‘Je zou kunnen denken dat het met hormonen te maken heeft, maar dat weten we helemaal niet zeker.’ Het tweede meest aangedane gen is het TBX4-gen. Maar die mutatie komt echt al veel minder voor dan de BMPR2- mutatie, zegt Bogaard. ‘En de andere genmutaties die we vinden, zien we echt alleen sporadisch.’
Familieleden informeren
Welke genmutatie de PAH veroorzaakt, heeft niet zozeer invloed op de ziektelast. Ook de soorten medicatie die worden ingezet, zijn gelijk aan die bij de andere vormen van PAH. Toch is het belangrijk om te weten dat de PAH door zo’n genmutatie wordt veroorzaakt, zegt Bogaard. ‘We weten dat de erfelijke vorm van PAH – en dat weten we dan vooral van de BMPR2-mutaties – een wat slechtere prognose heeft dan de andere vormen. Vaak zijn bij het stellen van de diagnose de drukken al hoger en ook moeten meer patiënten worden getransplanteerd.’ Dat betekent, zegt hij, dat sneller gekozen zal worden voor de tripletherapie (één middel uit elk van de drie groepen met medicijnen). ‘Als je weet dat de prognose slechter is, ben je eerder geneigd om echt agressief te behandelen.’
Het hebben van erfelijke PAH heeft niet alleen consequenties voor de prognose. Het betekent ook dat een drager de genmutatie kan doorgeven als er een kinderwens is. En, zegt Bogaard, ‘we vinden het ook steeds relevanter om familieleden te informeren over de risico’s die ze lopen. Dat iemand PAH krijgt, kunnen we nog niet voorkomen. Maar vaak wordt de diagnose pas gesteld als de hartspierfunctie al is verminderd, omdat dan klachten optreden. Als je de ziekte al in een heel vroeg stadium kunt opsporen en dus al vroeg kunt beginnen met behandelen, hoop je dat te voorkomen.’ Uit onderzoek in Frankrijk blijkt al dat deze patiënten het echt ook beter doen, zegt Bogaard.
Screeningsprogramma
Familieleden van patiënten met erfelijke PAH, die genetisch onderzoek willen laten doen (‘we adviseren dat aan eerstegraads familieleden’), worden uiteraard niet zomaar getest. Zij worden verwezen naar een klinisch geneticus die eerst alle voors en tegens bespreekt. Blijkt vervolgens dat iemand drager is, dan is niet heel duidelijk vastgesteld wat de beste manier is om een drager onder controle te houden.
‘In Amsterdam hebben we een jaarlijks screeningsprogramma voor onze dragers, waarmee we PAH vroegtijdig proberen op te sporen’, zegt Bogaard. ‘Dit screeningsprogramma gebruiken we daarnaast voor wetenschappelijk onderzoek (de DOLPHIN-studie). Daarin onderzoeken we bijvoorbeeld of we signalen kunnen vinden – biomarkers – waarmee we al vóór het ontstaan van de ziekte kunnen zeggen of die zal optreden.’ Dat zou het vroegtijdig opsporen veel eenvoudiger maken, zegt hij. ‘Tot het zover is, bewijst de jaarlijkse screening van gezonde dragers al zeker zijn nut.’
Erfelijk – familiair, wat is het verschil?
De begrippen erfelijk en familiair worden soms door elkaar gebruikt, zegt Bogaard. Maar het is belangrijk om onderscheid te maken. ‘Lang niet alle patiënten met een erfelijke vorm van PAH hebben ook familieleden met PAH.
Het kan bijvoorbeeld gaan om een nieuwe genmutatie. Of familieleden zijn wel drager van een genmutatie, maar zijn nooit ziek geworden. In zo’n geval is het dus wel erfelijke PAH, maar noem je het niet familiaire PAH, maar sporadische. Zijn er meerdere familieleden met PAH, dan heb je het over familiaire PAH.’ Om het ingewikkeld te maken, kan het ook andersom zijn. PAH kan in een familie voorkomen – dan noem je het familiaire PAH – zónder dat er een genmutatie is vast te stellen. ‘Die kennen we dan waarschijnlijk nog niet. Of er zijn andere omgevingsfactoren waardoor meerdere familieleden de ziekte hebben gekregen.’
Tekst: Anita Harte – Fullquote
Voor patiënten met porto-pulmonale hypertensie (PoPH), een combinatie van een verhoogde druk in de leverader én in de longslagaders, is het van groot belang dat de diagnose in een zo vroeg mogelijk stadium wordt gesteld.
Interview met Dr. Leon vd Toorn
POPH: vroege diagnose geeft betere prognose

Voor patiënten met porto-pulmonale hypertensie (PoPH), een combinatie van een verhoogde druk in de leverader én in de longslagaders, is het van groot belang dat de diagnose in een zo vroeg mogelijk stadium wordt gesteld.
Ernstig leverlijden én longproblemen
“Hoe eerder wij kunnen beginnen met de behandeling, des te beter is de prognose”, stelt Leon van den Toorn, longarts in het Erasmus Medisch Centrum en specialist op het gebied van pulmonale hypertensie (PH). “Probleem is dat de ziekte zeer zeldzaam is en niet altijd tijdig wordt herkend.
Longartsen zijn meestal wel bekend met PH en weten doorgaans wanneer ze iemand moeten doorsturen naar een expertisecentrum. Leverartsen daarentegen zijn minder bekend met PH en zullen daarom ook minder snel denken aan deze ernstige complicatie bij patiënten met ernstig leverlijden.”
Ongeveer tien procent van de mensen die wachten op een levertransplantatie ontwikkelt PoPH
Veranderend klachtenpatroon
Het tweede probleem is dat de symptomen van PoPH heel aspecifiek zijn. “Patiënten kunnen last hebben van kortademigheid, toenemende problemen bij inspanningen en vochtophopingen in de enkels”, legt Van den Toorn uit. “Helaas zijn dat ook allemaal klachten die sowieso al veel voorkomen bij patiënten met ernstige leverproblemen. Die hebben immers vaak al een verslechterde conditie en vocht in de enkels. Daarom adviseren wij vooral te letten op verandering van het klachtenpatroon. Als iemand twee of drie maanden geleden nog prima kon traplopen en nu halverwege al buiten adem is, dan is het verstandig om als leverarts te denken aan PH.”
Expertisecentra
Het is in dat geval belangrijk om de patiënt door te verwijzen naar een expertisecentrum voor PH. “De artsen in die centra weten waar zij op moeten letten, kunnen aanvullend onderzoek doen en kunnen vervolgens, indien nodig, op hun beurt in overleg treden met of doorverwijzen naar het Erasmus MC. Op die locatie bevinden zich een PH-expertisecentrum en één van de grootste levertransplantatiecentra van Europa in hetzelfde complex.”
Screening
Ongeveer tien procent van de mensen die op de wachtlijst staan voor een levertransplantatie ontwikkelt PoPH. “Onderdeel van de onderzoeken voor het plaatsen op de wachtlijst is een echo van het hart. Er is dus al een screening onder al deze patiënten naar de mogelijkheid van PoPH. Je zou kunnen overwegen de screening uit te breiden naar iedere patiënt met een ernstige leveraandoening.”
Multidisciplinaire aanpak
Een multidisciplinaire aanpak is, zo stelt Van den Toorn, belangrijk om zo snel mogelijk de juiste diagnose te stellen en een optimaal behandelplan te ontwikkelen.
“Omdat het hier gaat om een zeer zeldzame ziekte is een team nodig dat ervaring heeft met leverziekten, longziekten én hartaandoeningen. PoPH leidt namelijk uiteindelijk tot hartfalen, aangezien het hart de hoge druk in de longslagaders niet meer goed aankan. Het team zal in overleg met de patiënt op zo kort mogelijke termijn een aantal onderzoeken uitvoeren. De patiënt wordt dan gedurende twee of drie dagen opgenomen. In die periode vinden onder meer een inspanningsonderzoek, een echo van het hart, een hartkatheterisatie, een CT-onderzoek van de longen en een zogenaamde ventilatie-perfusiescan plaats.
De hele analyse moet zorgvuldig gebeuren want er zijn ook nog andere longziekten die kunnen optreden bij leverlijden en voor de juiste behandeling is de juiste diagnose noodzakelijk.”
Hoe ontstaat PoPH?
Hoe PoPH ontstaat is nog niet precies bekend. “Wat wij wel weten, is dat de aandoening ontstaat bij mensen met een ernstige leverziekte waarbij er ook sprake is van een hoge druk in de poortader van de lever”, meldt Van den Toorn. “De schatting is dat ongeveer tien procent van de mensen die op de wachtlijst staan voor een levertransplantatie deze ziekte ontwikkelt.
Door de problemen met de bloedsomloop in de lever gaan waarschijnlijk zogenaamde vasoactieve stoffen in het bloed een grotere rol spelen en zorgen daarmee voor aantasting van de bloedvaten in de longen. Daarom wordt ook wel gedacht dat een levertransplantatie de oplossing kan zijn. Bij patiënten die een nieuwe lever kregen, verbeterde vaak ook de conditie van de longslagaders en daarmee ook de conditie van de patiënt.”
Levertransplantatie
Niet iedereen met PoPH komt in aanmerking voor een levertransplantatie. “De patiënt moet in ieder geval een voldoende goede conditie en hartfunctie hebben om onder narcose te kunnen worden gebracht en om vervolgens zo’n zware operatie te kunnen ondergaan. Veel patiënten met PoPH hebben helaas een dermate slechte conditie en hoge druk in de longslagaders dat een operatie te riskant is.”
Medicatie
Dat wil niet zeggen dat er voor hen geen behandeling mogelijk is. “In vergelijking met vijftien tot twintig jaar geleden kunnen wij met een medicamenteuze behandeling vaak een aanzienlijke gezondheidswinst bereiken”, stelt Van den Toorn. “Er zijn drie of vier soorten PH-medicijnen die wij kunnen inzetten. Vaak wordt gestart met een of twee soorten medicijnen die wij in combinatievorm geven. Daar kan nog een derde medicijn aan worden toegevoegd. De verschillende medicijnen vullen elkaar aan en versterken elkaars werking. Op die manier is het in veel gevallen mogelijk om iemand langere tijd in relatief goede conditie te houden.”
In sommige gevallen kan het nemen van drugs of andere toxische stoffen (giftige stoffen) leiden tot PAH.
De volgende stoffen kunnen gelinkt worden aan PAH:
- Eetlust remmende middelen (vermageringspillen zoals fenfluramine)
- Drugs zoals metamfetamines
- Interferonen (medicijnen die soms gebruikt worden bij virus infecties)
- Sommige kankerbehandelingen (bepaalde chemotherapie).
De slagaders vervoeren het bloed van het hart naar de rest van het lichaam en de aders vervoeren het terug naar het hart. De haarvaten verbinden beide types van bloedvaten. Deze subgroep van PAH tast, naast de slagaders, ook deze adres en haarvaten aan.
Deze vormen heten PVOD en PCH. Deze afkortingen staan voor Pulmonary Veno-Occlusive Disease en Pulmonary Capillary Hemangiomatosis. PVOD en PCH worden eigenlijk als een en dezelfde ziekte beschouwd. PVOD lijkt heel erg op idiopathische PAH, maar het zuurstofgehalte in het bloed is vaak lager en de ziekte gaat vaak sneller achteruit.
Als PVOD wordt vastgesteld wordt er gekeken naar een mogelijke oorzaak zoals bepaalde medicijnen of een genfout (genmutatie). Meestal wordt dit niet gevonden.
Pulmonale arteriële hypertensie (PAH) bij HIV is een zeldzame complicatie. Snelle en vroege diagnostiek is van groot belang, omdat behandeling verergering van de PAH kan voorkomen.
Schistosomiasis (bilharzia), is een infectie die 200 miljoen mensen wereldwijd treft. Het komt vooral voor in subtropische- en tropische regio’s. Bij ongeveer 5% van de patiënten met een bepaalde vorm van schistosomiasis, waarbij de milt en lever betrokken zijn, ontstaat deze vorm van PAH.
